Mantar Hastalıkları Nedir Ve Ciltte Nasıl Gelişir?
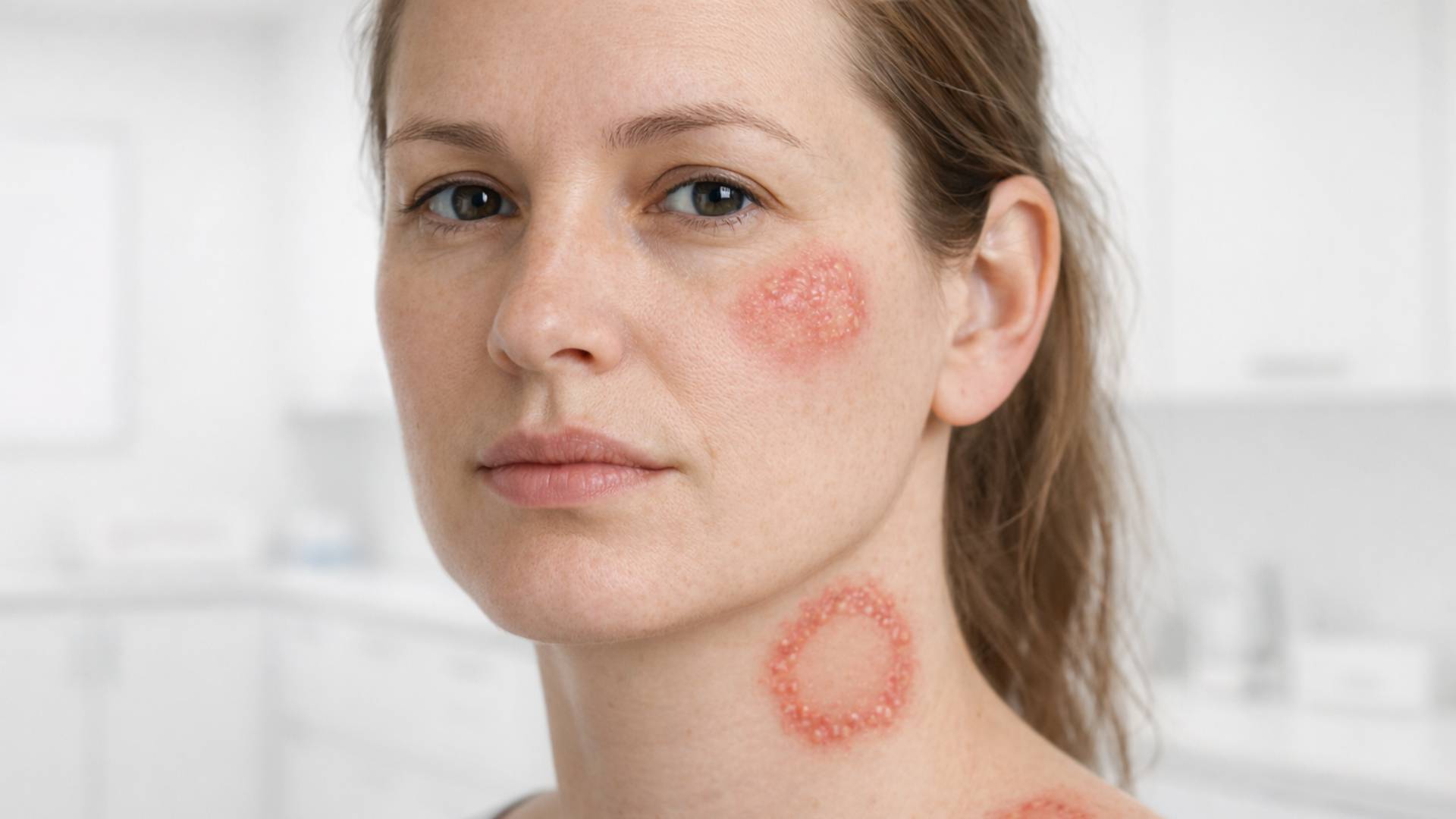
Mantar hastalıkları, dermatofitler, mayalar ve küfler gibi mikroorganizmaların cilt, saç, tırnak ve mukozalarda çoğalmasıyla ortaya çıkan enfeksiyonlardır. Bu mikroorganizmalar normalde çevrede ve bazı durumlarda cilt florasında bulunabilir; ancak nem, sıcaklık artışı, cilt bariyerinin bozulması veya bağışıklık sisteminin zayıflaması gibi durumlarda hastalık oluştururlar. Özellikle terleme, sıkı kıyafetler, hijyen eksikliği ve ortak kullanım alanları mantarların çoğalmasını kolaylaştırır. Ciltte kızarıklık, kaşıntı, soyulma ve sınırları belirgin lezyonlar şeklinde gelişebilir. Tedavi, etken mantar türüne göre planlanır ve genellikle topikal veya sistemik antifungal ilaçları içerir. Erken tanı ve uygun tedavi, yayılımı ve kronikleşmeyi önlemek açısından önemlidir.
Mantar Enfeksiyonları Hangi Türlere Ayrılır?
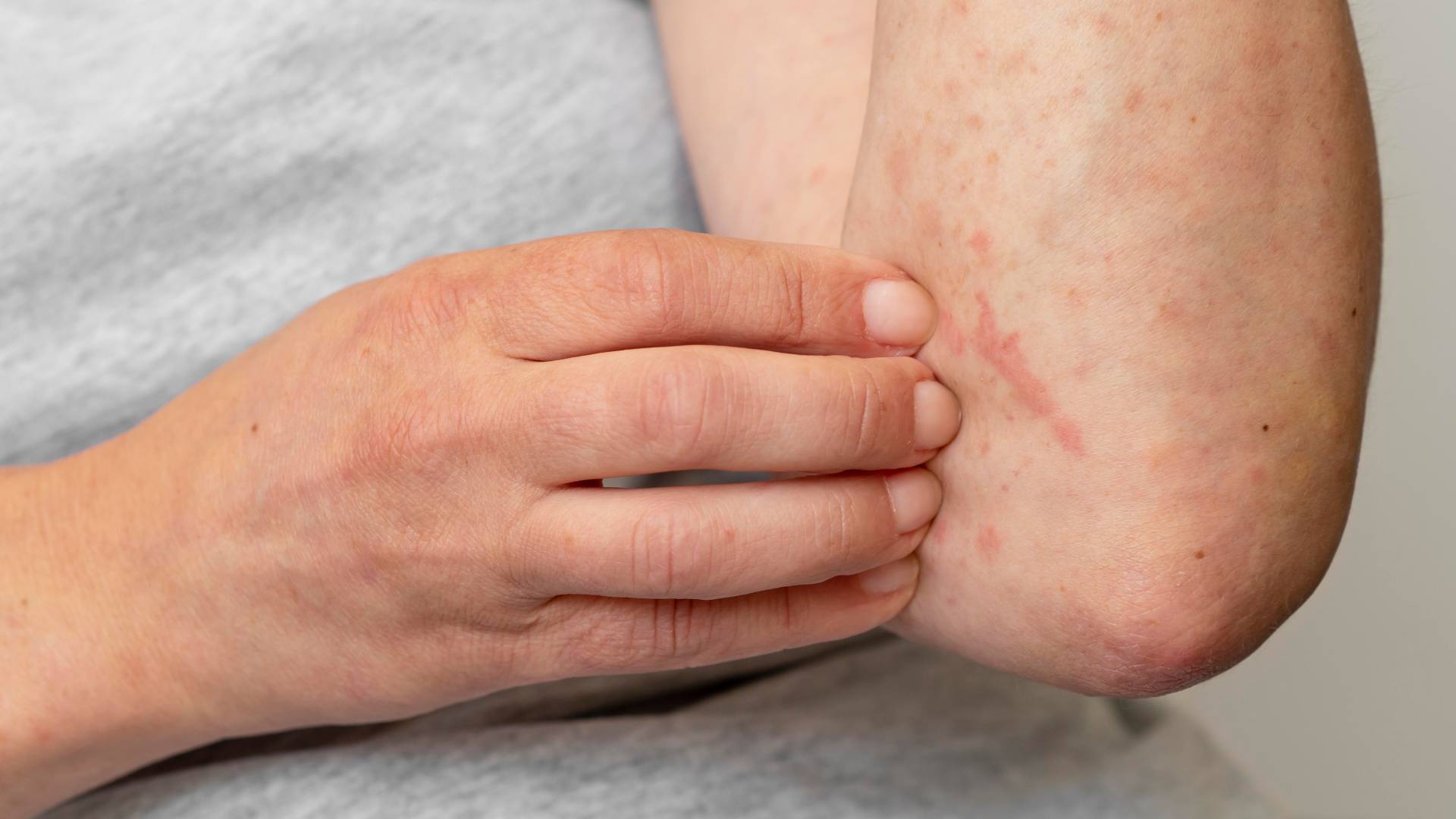
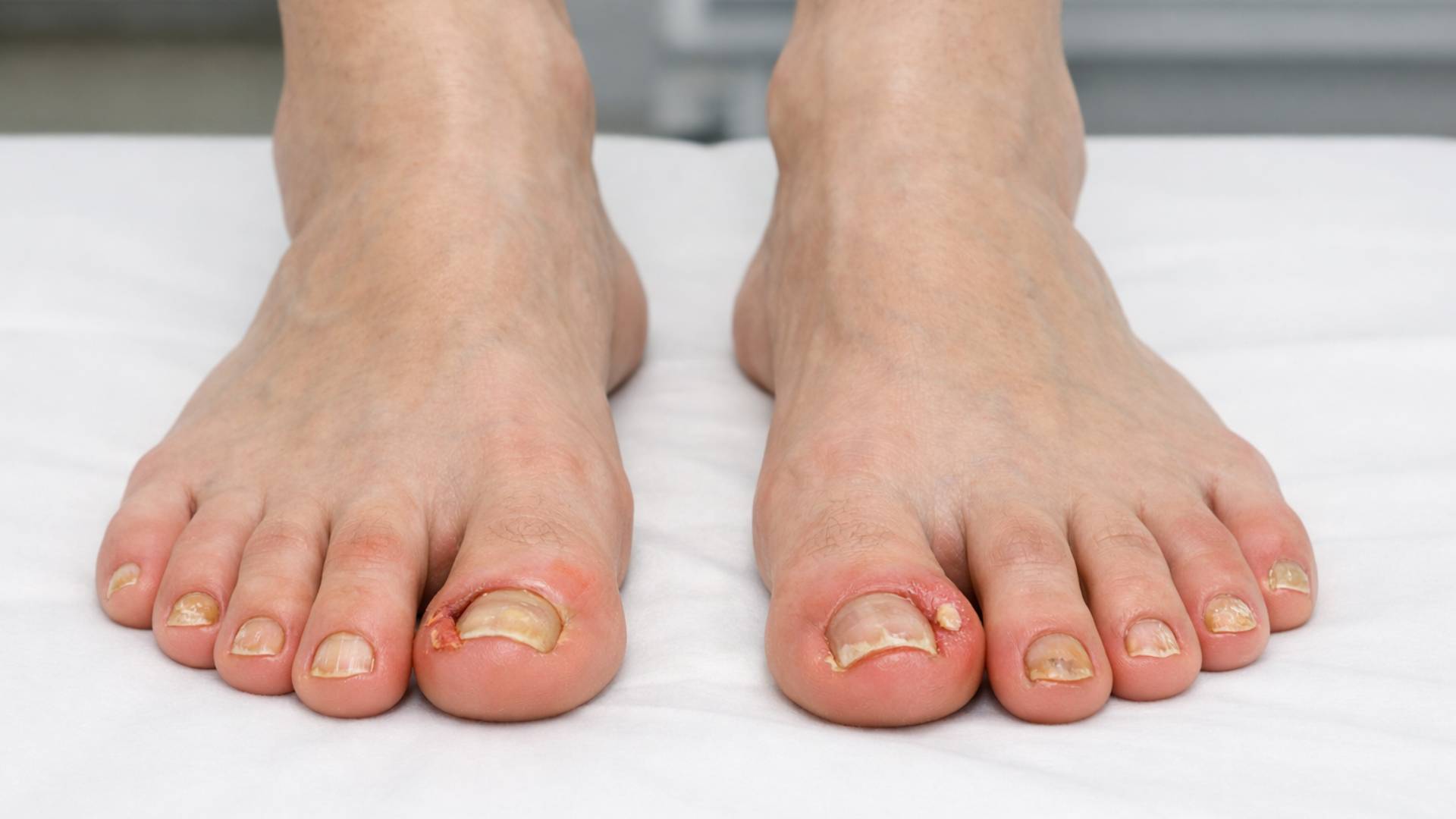
Mantar enfeksiyonları etken mikroorganizmaya ve yerleşim yerine göre sınıflandırılır. En sık görülenler dermatofit enfeksiyonlarıdır; saçlı deri, vücut, ayak ve kasık bölgelerinde görülür. Kandidiyazis, maya mantarlarının neden olduğu ve daha çok kıvrım bölgeleri ile mukozaları etkileyen bir enfeksiyondur. Tırnak mantarları (onikomikoz), tırnak yapısında kalınlaşma ve renk değişikliği ile seyreder. Pityriasis versicolor ise yüzeyel bir mantar enfeksiyonu olup özellikle sırt ve göğüs bölgesinde renk değişiklikleriyle kendini gösterir. Türün doğru belirlenmesi, tedavi süresi ve ilaç seçimi açısından kritik öneme sahiptir.
Mantar Hastalıkları Hangi Vücut Bölgelerinde Daha Sık Görülür?
Mantar hastalıkları genellikle nemli ve hava almayan bölgelerde daha sık görülür. Ayaklar, özellikle parmak araları, en yaygın yerleşim alanıdır. Kasık, koltuk altı ve meme altı gibi cilt kıvrımları da risklidir. Saçlı deri ve tırnaklar da sık etkilenen bölgeler arasındadır. Bu alanlarda terleme ve sürtünme, mantarların çoğalmasını kolaylaştırır. Tedavide sadece lezyonun olduğu alan değil, riskli bölgelerin tamamı değerlendirilmelidir.
Mantar Enfeksiyonlarının En Yaygın Belirtileri Nelerdir?
Mantar enfeksiyonlarının belirtileri yerleşim yerine göre değişmekle birlikte en sık kaşıntı, kızarıklık, pullanma ve sınırları belirgin döküntülerdir. Ayakta çatlaklar ve beyazlaşma, kasıkta kızarıklık ve yanma, tırnakta kalınlaşma ve sararma görülebilir. Bazı hastalarda kötü koku ve hassasiyet eşlik edebilir. Belirtiler hafif başlayıp zamanla yayılabileceği için erken değerlendirme önemlidir.
Mantar Hastalıkları Neden Tekrar Etme Eğilimindedir?
Mantar hastalıklarının tekrarlamasında yetersiz tedavi süresi, ilaçların düzensiz kullanımı ve altta yatan risk faktörlerinin devam etmesi rol oynar. Ortak alanların kullanımı, nemli ortamlar ve kişisel eşyaların paylaşılması yeniden bulaşa neden olabilir. Ayrıca diyabet gibi sistemik hastalıklar da nüks riskini artırır. Tedavinin önerilen süre boyunca sürdürülmesi ve korunma önlemlerinin alınması tekrarları azaltır.
Mantar Hastalıkları Kimlerde Daha Sık Görülür?
Mantar enfeksiyonları her yaşta görülebilir; ancak bağışıklık sistemi zayıf olanlar, diyabet hastaları, sporcular ve sık terleyen kişilerde daha yaygındır. Uzun süre kapalı ayakkabı giyenler ve ortak duş alanlarını kullananlar da risk altındadır. Çocuklarda saçlı deri mantarları daha sık görülür. Risk grubundaki bireylerde düzenli dermatolojik takip önemlidir.
Mantar Hastalıklarının Tanısı Nasıl Konur?
Tanı çoğu zaman klinik muayene ile konur. Gerekli durumlarda deri kazıntısı alınarak mikroskobik inceleme veya kültür yapılabilir. Tırnak mantarlarında örnekleme tanıyı netleştirir. Doğru tanı, gereksiz ilaç kullanımını önler ve tedavi başarısını artırır.
Mantar Hastalıkları Tedavisinde Hangi Medikal Yöntemler Uygulanır?
Tedavide topikal antifungal kremler, losyonlar ve spreyler ilk seçenektir. Yaygın veya dirençli olgularda ağızdan antifungal ilaçlar tercih edilir. Tedavi süresi enfeksiyonun türüne ve yerine göre değişir. Dermatoloji uzmanı tarafından planlanan bireysel tedavi, yan etki riskini azaltır.
Mantar Tedavisinde Topikal Ve Ağızdan İlaçlar Nasıl Seçilir?
İlaç seçimi mantarın türü, yerleşimi ve yaygınlığına göre yapılır. Yüzeyel ve sınırlı enfeksiyonlarda topikal tedavi yeterli olabilirken, tırnak ve saçlı deri mantarlarında sistemik ilaçlar gerekebilir. Hastanın yaşı, genel sağlık durumu ve kullandığı ilaçlar da değerlendirilir.
Mantar Hastalıkları Tedavisi Ne Kadar Sürede Etki Gösterir?
Topikal tedaviler genellikle birkaç hafta içinde belirgin iyileşme sağlar. Tırnak mantarlarında ise tedavi aylar sürebilir. Belirtiler gerilese bile tedavinin tamamlanması önemlidir. Sabırlı ve düzenli kullanım başarıyı artırır.
Mantar Hastalıklarında Tedavi Sonrası Nelere Dikkat Edilmelidir?
Tedavi sonrası cildin kuru tutulması, kişisel eşyaların paylaşılmaması ve hijyen kurallarına uyulması gerekir. Ayakkabı ve çorapların düzenli değiştirilmesi, nüks riskini azaltır. Gerekirse koruyucu ürünler önerilebilir.
Mantar Hastalıklarından Korunmak İçin Hangi Önlemler Alınmalıdır?
Korunmada kişisel hijyen, nemden kaçınma ve ortak alanlarda terlik kullanımı önemlidir. Cilt ve ayakların kuru tutulması, pamuklu kıyafetlerin tercih edilmesi ve bağışıklık sisteminin desteklenmesi mantar enfeksiyonlarının önlenmesine yardımcı olur.
Sıkça Sorulan Sorular
Mantar hastalıkları kendiliğinden geçer mi?
Mantar hastalıkları genellikle kendiliğinden tamamen iyileşmez. Belirtiler zaman zaman hafifleyebilir; ancak uygun tedavi uygulanmadığında enfeksiyon kalıcı hale gelebilir veya yayılabilir. Özellikle tırnak, saçlı deri ve ayak mantarlarında medikal tedavi gereklidir. Dermatoloji uzmanı tarafından planlanan tedavi, hastalığın kontrol altına alınmasını ve tekrar riskinin azaltılmasını sağlar.
Mantar tedavisi ne kadar sürer?
Tedavi süresi mantarın türüne ve yerleşim yerine göre değişir. Cilt mantarlarında tedavi genellikle 2–4 hafta sürerken, tırnak mantarlarında bu süre birkaç aya kadar uzayabilir. Belirtiler erken dönemde azalsa bile, önerilen tedavi süresinin tamamlanması önemlidir. Erken bırakılan tedaviler nüks riskini artırabilir.
Mantar tedavisinde krem yeterli olur mu?
Sınırlı ve yüzeyel mantar enfeksiyonlarında topikal kremler çoğu zaman yeterlidir. Ancak yaygın, tekrarlayan veya tırnak ve saçlı deriyi tutan mantar enfeksiyonlarında ağızdan ilaç tedavisi gerekebilir. Tedavi seçimi, dermatolojik muayene sonrasında hastaya özel olarak belirlenir.
Mantar tedavisi sırasında kaşıntı ne zaman azalır?
Uygun tedavi başlandıktan sonra kaşıntı genellikle ilk 7–10 gün içinde belirgin şekilde azalır. Ancak bu sürede ciltte hassasiyet devam edebilir. Kaşıntının tamamen geçmesi, enfeksiyonun kontrol altına alınmasıyla ilişkilidir. Tedavinin düzenli uygulanması bu süreci hızlandırır.
Mantar hastalıkları bulaşıcı mıdır?
Evet, mantar hastalıkları temas yoluyla bulaşabilir. Ortak havlu, terlik, ayakkabı kullanımı ve ortak duş alanları bulaş riskini artırır. Tedavi sürecinde kişisel eşyaların ayrılması ve hijyen kurallarına dikkat edilmesi hem hastanın iyileşmesini hem de çevreye bulaşı önlemeyi sağlar.
Mantar tedavisi sonrası tekrarlar mı?
Mantar hastalıkları, uygun önlemler alınmadığında tekrar edebilir. Nemli ortamlar, terleme ve hijyen eksikliği nüks riskini artırır. Tedavi sonrasında koruyucu önlemlere uyulması ve gerekirse takip kontrollerinin yapılması, hastalığın yeniden ortaya çıkmasını önlemeye yardımcı olur.
Tırnak mantarı tedavisi neden uzun sürer?
Tırnak mantarında iyileşme, tırnağın sağlıklı şekilde uzamasıyla gerçekleşir. Bu nedenle tedavi süresi el tırnaklarında birkaç ay, ayak tırnaklarında ise daha uzun olabilir. Sabırlı ve düzenli tedavi, kalıcı iyileşme için önemlidir.
Mantar tedavisi sırasında günlük hayata devam edilebilir mi?
Çoğu mantar tedavisi günlük yaşamı etkilemez. Hasta işine ve sosyal yaşamına devam edebilir. Ancak bulaş riskini azaltmak için hijyen kurallarına dikkat edilmeli ve tedavi süresince önerilen önlemler uygulanmalıdır. Spor salonu ve havuz gibi ortak alanlarda ek tedbirler alınması önerilir.
Mantar hastalıklarından korunmak için neler yapılmalıdır?
Korunmada cildin kuru tutulması, pamuklu kıyafetlerin tercih edilmesi ve kişisel eşyaların paylaşılmaması önemlidir. Ortak alanlarda terlik kullanımı ve düzenli cilt bakımı mantar enfeksiyonlarının önlenmesinde etkilidir. Bağışıklık sistemini destekleyen sağlıklı yaşam alışkanlıkları da koruyucu rol o